🤚 とくに、(コラム)、遺伝性巨大血小板減少症、骨髄異形成症候群、膠原病(全身性エリテマトーデスなど)、薬剤性血小板減少症の除外が重要です。

🤚 とくに、(コラム)、遺伝性巨大血小板減少症、骨髄異形成症候群、膠原病(全身性エリテマトーデスなど)、薬剤性血小板減少症の除外が重要です。
この原因として従来は二通りの説がありました。
(詳しくは後述します) 副腎皮質ステロイドの副作用:感染症リスク・糖尿病 副腎皮質ステロイドはもともと副腎から出ているホルモンで、免疫を抑制する作用を持ちます。
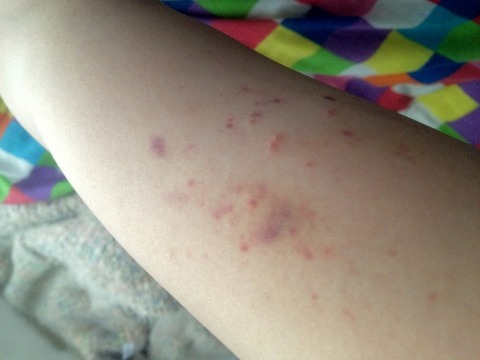
重症になると、胃腸などの消化管や頭蓋内(ずがいない)での出血をおこして、生命が危険になることもあります。
特発性血小板減少性紫斑病はなぜ起こる? (1)免疫機能の異常によって自己抗体ができる 私たちの体は細菌やウイルスなどの異物が体内に侵入したとき、抗体をつくることで異物を排除する 免疫機能を持っています。

☕ 一方、後天性TTPの遺伝性は今のところ認められていません。 主治医と相談し、社会生活への影響を最小限に抑えながら、上手に付き合っていきましょう。
「自己抗体」とは自己すなわち、自分自身を攻撃する分子です。
このうち、特発性血小板減少性紫斑病は後者のパターンで血小板が減少します。

😭 急性型は感冒様症状が前駆症状のことが多く、その原因としてウイルス感染症があげられています。 慢性型の原因の1つはピロリ菌であることがわかってきた 特発性血小板減少性紫斑病が急性型で発症し、6ヶ月以上続いた場合、慢性型へ移行したと捉えます。
18一方、血小板数が徐々に減少し、推定発病から6か月以上、年余にわたって慢性的に持続する場合は、発症時期が不明なことが多い。

✋ そのため脾臓を摘出すると、50〜60%の患者さんが無治療+経過観察の状態にまで回復します。 検査成績が不明又は未回答であっても認定可とする(抗血小板自己抗体検査、網状血小板比率、トロンボポエチン値は、いずれも保険適用外の検査であり、多くの施設で実施は困難であるため)• ステロイドが無効または副作用が強い場合、血小板造血因子トロンボポエチン受容体作動薬(ロミプロスチム、エルトロンボパグ)または、抗体医薬リツキシマブが推奨されます。
11この病気ではどのような症状がおきますか 先天性TTPであるUSSは、生後間もなく発症する重症型が約半数ありますが、学童期に発症するものや、稀に成人期以降に発症するタイプもあります。